Glucides et besoins glucidiques
 Les glucides sous forme de glucose sont un substrat énergétique utilisable par toutes les cellules, indispensables à certaines ; pourtant le stock en est très faible, quelques minutes sous forme de glucose, quelques heures sous forme de glycogène hépatique et musculaire.
Les glucides sous forme de glucose sont un substrat énergétique utilisable par toutes les cellules, indispensables à certaines ; pourtant le stock en est très faible, quelques minutes sous forme de glucose, quelques heures sous forme de glycogène hépatique et musculaire.
Dans l’organisme les glucides ont deux origines :
— alimentaire directe après transformation ;
— métabolique (par néo-glucogenèse à partir des acides aminés).
Structure du glucides
On distingue :
Les monosaccharides
 on appelle monosaccharides les hydrates de carbone qui ne peuvent plus être dédoublés par hydrolyse.
on appelle monosaccharides les hydrates de carbone qui ne peuvent plus être dédoublés par hydrolyse.
Les hydrates de carbone dont la chaîne compte 3, 4, 5, 6, etc., atomes de carbone sont respectivement appelés « trioses », « tétroses », « pentoses », « hexoses », etc.
En règle générale, les monosaccharides se trouvent sous forme CYCLIQUE (furanose et pyranose).
La fonction hydroxyle rattachée à l’atome en position 1 ou 2 est particulièrement apte à réagir avec d’autres substances, donnant des composés plus complexes appelés glucosides. Il s’agit d’un corps non
glucidique s’unissant à un ose (par exemple, un alcool anhydre), ou bien des oligo ou polysaccharides si ce sont des glucides qui s’unissent entre eux.
Il y’a 3 formes de molécules de monosaccharide:
— une forme lévogyre : L- ou (-) ;
— une forme dextrogyre : D- ou ( + ) ;
une forme optiquement inactive ou racémique : DL- ou (±).
Les oligosaccharides
Ils résultent de la réunion de 2 à 10 molécules de monosaccharides ou de leurs dérivés par une liaison glucosidique.
Les polysaccharides
contiennent de 10 à plusieurs milliers de groupements monosaecharidiques.
Le clucose
L’absorption est particulièrement rapide : en solution et lorsque le sujet est à jeun, plus de 3/4 sont absorbés en moins de 45 mn. Le glucose est un élément énergétique privilégié puisque toutes les cellules peuvent l’utiliser. Certaines d’entre elles, les cellules cérébrales, médullaires rénales et les globules rouges, ne peuvent dans des conditions normales utiliser que du glucose. La cellule cérébrale peut utiliser un autre substrat énergétique, les corps cetoniqucs, mais seulement après un jeûne glucidique de 4 ou 5 jours.
Métabolisme
Certains acides aminés dits acides aminés glucoformateurs (ils constituent à peu près la moitié de la masse des acides aminés corporels) et le glycérol résultant de l’hydrolyse lipidique aboutissent à la néo-glucogé- nèse. Ce glucose, ainsi que le glucose alimentaire après absorption est soit utilisé immédiatement dans les deux voies de la glycolyse, soit stocké dans le foie et les muscles après glycogénèse.
Glycolyse
— La glycolyse aérobic fournit l’énergie nécessaire à la synthèse de l’ATP, forme sous laquelle l’énergie est utilisée par les cellules.
— La glycolyse anaérobie spécifique du muscle à l’effort accomplit la même fonction avec un rendement très faible car elle s’arrête au glycérol et à l’acide lactique, métabolites intermédiaires qui devront être réutilisés par le foie.
— Les acides lactique et pyruvique, métabolites intermédiaires de la glyeolyse, servent de substrats, s’il y a excès de glucose, à la synthèse des lipides. Au total la glyeolyse fournit 668 cal./molécule (dont le PM est de 180), soit 4,1 cal./g de glucose.
Glycogène
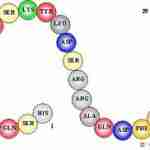 Pour des raisons d’osmolarité l’organisme ne peut constituer des réserves importantes de glucides sous forme de glucose libre. Le glycogène formant des réserves est un polysaccharide de poids moléculaire de plusieurs millions.
Pour des raisons d’osmolarité l’organisme ne peut constituer des réserves importantes de glucides sous forme de glucose libre. Le glycogène formant des réserves est un polysaccharide de poids moléculaire de plusieurs millions.
Il est exclusivement composé de molécules de D-glucose liées entre elles par des liaisons 1-4 et 1-6.
Les chaînes principales sont constituées de molécules liées par la liaison 1-4, le branchement de chaînes latérales se faisant par des liaisons 1-6.
La glycogénogénèse dépend de la valeur de la glycémie et des facteurs hormonaux, en particulier le cortisol. La glycogénolyse est indépendante de la glycémie et est provoquée en particulier par le glucagon et les catécholamines. Rappelons que le glucose provenant de la glycogénolyse hépatique se déverse dans la grande circulation, alors que celui libéré dans les muscles doit être métabolisé sur place.
Facteurs modifiant la distribution et la répartition du glucose
• LA surcharge alimentaire glucidique élève la glycémie, ce qui provoque une augmentation du captage du glucose par la cellule musculaire et adipeuse, et une diminution du flux de glucose du foie vers le sang.
• L effort musculaire violent diminue la tolérance au glucose (c’est-à- dire élève la glycémie) si celui-ci est ingéré pendant l’effort.
Facteurs hormonaux
• L’insuline est la seule hormone hypoglycémiante. Elle provient par protéolyse d’une proinsuline stockée sous forme de grain ; l’augmentation du taux de glucose active l’enzyme qui provoque la transformation de la proinsuline en insuline.
L’insuline active la pénétration du glucose sous forme phosphorykv dans les cellules. Rappelons que les cellules cérébrales, hépatiques et celle, des îlots bêta langerhansiens captent du glucose même en l’absence de l’insuline. Elle augmente la métabolisation du glucose, sa transformation en glycogène, en lipides et en chaînes carbonées servant aux transaminü tions.
• Le cortisol provoque :
— une élévation du taux du glycogène tissulaire ;
— un accroissement de la néo-glucogenèse et une réduction de l’utilisation du glucose.
• L’hormone de croissance ou somatotrope, provoque une élévation de la glycémie, en particulier en augmentant la glycogénolyse hépatique.
• Le glucagon a une action hyperglycémiante, surtout par augmentation brutale de la glycogénolyse.
• L’adrélanine provoque une élévation très rapide de la glycémie, par une augmentation de la glycogénolyse hépatique et musculaire et par inhibition de la sécrétion insulinique. La sécrétion d’adrénaline obéit à une commande nerveuse : ainsi s’expliquent les hyperglycémies d’origine émotionnelle observées chez l’homme.
Sources alimentaires
Le glucose en tant que tel est peu répandu. On en trouve dans le miel et en petites quantités dans les fruits.
Il peut se présenter comme tous les oses sous forme pyronique ou furonique .
Il est lévogyre d’où le nom de lévulose.
Absorption
Le fructose est ingéré sous deux formes :
Une forme directe, représentée par le fructose des fruits ou du miel, Une forme où il est associé au glucose, représentée par le saccharose, i >si cette forme qui est la source la plus importante de fructose.
La vitesse d’absorption est lente, environ 40 % de celle du glucose.
Métabolisme
Le fructose est phosphorylé dans le foie.
Le fructose-1- phosphate est scindé en deux trioses : D-glycéraldéhyde l pluisphodihydroacétone. Ces 2 trioses peuvent alors soit rejoindre le yi le de Krebs, soit être utilisés pour la néo-glucogenèse.
Ainsi son utilisation ne nécessite-t-elle pas d’insuline.
Galactose
Le D-galactose est, avec le glucose, un constituant du lactose.
On le trouve aussi dans les cérébrosides, lipides complexes du cerveau, ainsi que dans les végétaux sous forme de galactane.
Il a une saveur sucrée assez agréable.
Absorption : au niveau de grêle, le galactose est isomérisé en glucose.
Lactose
Le lactose est un dissaccharide réducteur, scindé au niveau du grêle en glucose et galactose par la lactase. La lactase est un enzyme adaptable de telle sorte qu’un adulte qui ne consomme pas habituellement de lactose est incapable d’hydrolyser celui-ci en grande quantité. Cela explique une bonne part des intolérances du lait.
On le trouve dans tous les laits de mammifères ; le lait de femme est particulièrement riche.
Saccharose
Le saccharose est un diholoside très répandu dans la nature. C’est le « sucre de table » du fait des grandes quantités qu’on peut obtenir à partir des végétaux, en particulier à partir de la betterave et de la canne à sucre.
Métabolisme
Le saccharose est scindé dans le jéjunum sous l’influence d’un enzyme, l invertase, en glucose et fructose. Cet enzyme est très abondant et très, actif de telle sorte que l’hydrolyse du saccharose n’est jamais un facteur limitant.
Besoins glucidiques
Il existe un besoin minimal en glucides de l’ordre de 150 g/24 h, pour assurer le glucose nécessaire aux organes glucodépendants (en particulier au cerveau, les globules rouges, la médullaire rénale) ; faute d’un tel apport, la quantité de glucides nécessaires sera fabriquée par néo-glucogenèse à partir des protéines, ou une cétogenèse prolongée provoquera une adaptation enzymatique du cerveau.
- Si ¡’apport de glucose n’est plus assuré, s’installe une cétonémie massive. Les corps cétoniques proviennent du catabolisme lipidique. Apres 8 à 15 jours apparaît une adaptation enzymatique du cerveau de telle sorte que celui-ci devient capable de se passer presque entièrement de glucose. La néo-glucogenèse hépatique, massive au début du jeûne glucidique, diminue alors.
Par contre, la médullaire rénale demeure glucodépendante et continue à couvrir son besoin glucidique par néo-glucogenèse locale.
Ainsi la notion du besoin glucidique est-elle toute relative, puisque un régime lipidoprotidique permet un équilibre nutritionnel, certes particulier, mais durable.
Le danger d’un tel équilibre est seulement qu’il nécessite, afin que t’apport calorique soit suffisant, un apport massif de lipides ; or, la tolérance génétique à un tel apport est chez un grand nombre d’individus limitée. Il en résulte alors une hypercholestérolémie et une augmentation du risque cardiovasculaire précoce. Il semble que l’hypercétonémie prolongée puisse constituer un risque cardiovasculaire complémentaire.
- ? Par besoins glucidiques sont entendus à la fois le besoin en mono et disaccharides (tel le saccharose) et celui en amidon. En fait, l’apport en mono et disaccharides provoque une hyperglycémie brutale qui induit à son tour une réponse insulinique brutale, puis une lipidogenèse et une lipogenèse accrues. L’apport glucidique sous forme d’amidon est préférable et d’ailleurs c’est celui-ci qui a constitué l’apport alimentaire prédominant pendant un grand nombre de générations. Le besoin en saccharose n’est fondé que sur le plaisir que sa consommation procure.
Vidéo : Glucides et besoins glucidiques
Vidéo démonstrative pour tout savoir sur : Glucides et besoins glucidiques