Les entorses du genou
 Les entorses du genou sont des lésions traumatiques de l’appareil capsulo ligamentaire du genou sans déplacement des surfaces articulaires
Les entorses du genou sont des lésions traumatiques de l’appareil capsulo ligamentaire du genou sans déplacement des surfaces articulairesIntroduction :
Les entorses du genou sont des lésions traumatiques de l’appareil capsulo ligamentaire du genou sans déplacement des surfaces articulaires. Survient après un mouvement forcé.
Deux types d’entorse:
- Entorse bénigne : élongation des ligaments collatéraux évolue vers la guérison.
- Entorse grave : rupture des ligaments croisés.
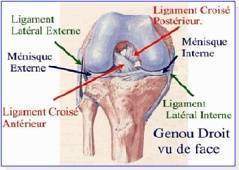
Le genou est une articulation où les surfaces articulaires sont très peu congruentes. La stabilité de cette articulation dépend donc d’un système passif (système capsulo-ligamentaire et méniscal) complété par les muscles péri-articulaires formant un système actif. Toute atteinte ligamentaire va donc mettre en péril ce système de stabilisation, entraînant alors la mise en évidence de laxités lors de l’examen clinique, voire d’une instabilité ressentie par le patient.
- Le ligament croisé antérieur (LCA) s’insère sur le condyle latéral. Il contrôle la stabilité antérieure du genou en limitant les mouvements de translation vers l’avant du tibia par rapport au fémur.
- Le ligament croisé postérieur (LCP) s’insère sur le condyle médial. Il assure la stabilité postérieure du genou en limitant le recul du tibia par rapport au fémur.
Ce pivot central (LCA+LCP) assure également la stabilité rotatoire du genou. Une lésion de ce pivot central pourra être à l’origine d’une instabilité rotatoire, généralement mal tolérée par le patient.
- Le ligament collatéral médial (LCM) fait partie du plan capsulo-ligamentaire médial.
Il empêche les mouvements de valgus.
- Le ligament collatéral latéral (LCL) fait partie du plan capsulo-ligamentaire latéral. Il s’oppose aux mouvements de varus. Le PAPL empêche la rotation interne du tibia par rapport au fémur.
Les lésions ligamentaires :
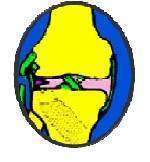
 Les lésions ligamentaires surviennent lors de l’exagération d’une position de stabilité du genou, c’est-à-dire lors d’un mouvement forcé amenant le tibia en valgus ou en varus par rapport au fémur avec une composante rotatoire, soit par un choc antéro-postérieur provoquant une sub-luxation postérieure du tibia sous le fémur, ou l’inverse.
Les lésions ligamentaires surviennent lors de l’exagération d’une position de stabilité du genou, c’est-à-dire lors d’un mouvement forcé amenant le tibia en valgus ou en varus par rapport au fémur avec une composante rotatoire, soit par un choc antéro-postérieur provoquant une sub-luxation postérieure du tibia sous le fémur, ou l’inverse.
Mécanismes lésionnels de l’atteinte du LCA :
 – un mouvement en valgus flexion rotation externe : C’est le mécanisme le plus fréquent (chute skis écartés, tacle), il rompt (ou distend) le LCA et aussi les formations capsulo-ligamentaires internes (le L.C.M. le ménisque interne).
– un mouvement en valgus flexion rotation externe : C’est le mécanisme le plus fréquent (chute skis écartés, tacle), il rompt (ou distend) le LCA et aussi les formations capsulo-ligamentaires internes (le L.C.M. le ménisque interne).– rotation interne forcée : le LCA est le seul à s’opposer à ce mouvement.
– hyper extension : c’est le shoot dans le vide ou une chute sur le genou en extension. Le LCA est rompu par un effet de cisaillement au sommet de l’échancrure.
Mécanismes lésionnels des atteintes du LCP :
Le contexte traumatique est différent : traumatisme de la voie publique, accident du travail.
La rupture du LCP nécessite en effet un choc violent.
Dans des lésions très rares, secondaires à un traumatisme à haute énergie,
le genou peut se luxer ce qui provoque une rupture des deux croisés et souvent des ligaments latéraux.
Mécanismes lésionnels des atteintes des ligaments latéraux :
Les ligaments latéraux sont :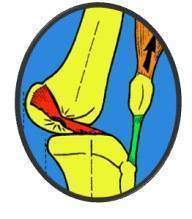
- soit fortement distendus ou rompus mais associés alors à une rupture du pivot central.
- soit simplement distendus, de manière isolée, sans atteinte des croisés, guérissant alors spontanément (entorse bénigne).
La clinique :
Interrogatoire
De grande importance, en effet une description précise du mécanisme du traumatisme permet d’avoir une première idée du diagnostic va également rechercher des signes de gravité :
L’audition ou la sensation d’un craquement lors du traumatisme correspondant à la rupture ligamentaire.
La douleur n’est pas un signe de gravité. En effet, il n’y a aucun parallélisme entre l’intensité de la douleur et la gravité de l’entorse.
Inscription :
On recherche une augmentation de volume de l’articulation ainsi que des hématomes ou des ecchymoses sur les trajets des ligaments collatéraux et on examine l’état cutané.
Palpation :
On cherche un épanchement intra-articulaire par la mise en évidence d’un choc rotulien.
La présence de liquide dans l’articulation va « soulever » la patella au-dessus de la trochlée fémorale. Ainsi, en exerçant une pression sur la face antérieure de la patella, elle va s’enfoncer et venir « cogner » sur la trochlée fémorale, réalisant alors le choc rotulien. En cas d’entorse grave du pivot central, il s’agit d’une hémarthrose.
Recherche de laxités :
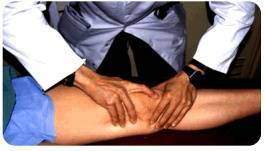 Une laxité est un mouvement anormal au niveau de l’articulation. Elle est recherchée de façon comparative par rapport au côté controlatéral normal, et seule une différence entre les deux côtés sera considérée comme pathologique.
Une laxité est un mouvement anormal au niveau de l’articulation. Elle est recherchée de façon comparative par rapport au côté controlatéral normal, et seule une différence entre les deux côtés sera considérée comme pathologique.
Il faut différencier la laxité qui est un signe clinique objectif trouvé par l’examinateur, de l’instabilité éventuellement décrite par le patient qui est un signe subjectif. Une laxité n’entraîne pas automatiquement une instabilité, par contre une instabilité est presque toujours le reflet d’une laxité.
Dans le plan frontal : La mise en évidence d’une laxité en varus signe une lésion de la coque condylienne latérale. Inversement, une laxité en valgus signe une lésion de la coque condylienne médiale.
Dans le plan sagittal : On recherche un signe de Lachmann-Trillat ; il s’agit d’une laxité antérieure ou tiroir antérieur à 10-20° de flexion du genou. Ce signe est pathognomonique d’une rupture du LCA.
On recherche ensuite des tiroirs à 90° de flexion du genou. La présence d’un tiroir antérieur à 90° de flexion n’est pas pathognomonique d’une lésion du LCA mais est un signe en faveur.
Ce tiroir peut être absent en cas de lésion isolé du LCA.
On recherche également un recurvatum, signe de rupture du LCP.
Recherche d’un ressaut rotatoire
 Ce ressaut rotatoire antéro-latéral est pathognomonique d’une rupture du LCA.
Ce ressaut rotatoire antéro-latéral est pathognomonique d’une rupture du LCA.
Lors du passage de l’extension à la flexion du genou, il se produit une avancée automatique du tibia par rapport au fémur qui est contrôlée par le LCA, ce qui permet à cette translation du tibia de se faire de façon progressive et harmonieuse. En cas de rupture du LCA, cette avancée n’est plus contrôlée, et il se produit alors un ressaut, à environ 20° de flexion, qui correspond à la subluxation brutale du plateau tibial latéral par rapport au condyle fémoral latéral (avancée brutale du tibia).
Après cet examen clinique, le diagnostic précis, avec l’inventaire des lésions, peut généralement être posé.
Examens complémentaires :
Le diagnostic d’une entorse du genou est clinique. Les examens complémentaires ont une place peu importante dans la démarche diagnostique.
- Des radiographies standards du genou de face et de profil et une incidence fémoro-patellaire sont indispensables et systématiques afin d’éliminer une fracture ou un arrachement d’une insertion ligamentaire (notamment au niveau des épines tibiales).
- le scanner n’a pas de place dans la démarche diagnostique d’une entorse du genou. Il peut être indiqué en cas de recherche de lésions associées (méniscales et cartilagineuses.
- L’IRM pourrait avoir un rôle pronostic en visualisant le niveau de la rupture du LCA, et pourrait donc évaluer les chances de cicatrisation spontanée de la rupture.
- L’arthroscopie faite sous anesthésie général, utilisé pour faire le diagnostic de rupture du LCA, ou d’une autre lésion ligamentaire, mais surtout utilisé pour traiter les lésions capsulo-ligamentaires et méniscales du genou.
Traitement :
Le traitement orthopédique
II consiste en une immobilisation plâtrée, cruro-pédieuse ou par une genouillère plâtrée, qui doit être maintenue environ 45 jours, afin de permettre la cicatrisation des lésions ligamentaires, en cas de rupture.
Le traitement fonctionnel :
II consiste en une immobilisation partielle associée à une rééducation. On limite ainsi les risques de l’immobilisation stricte et notamment la raideur articulaire et l’amyotrophie.
Il permet la cicatrisation des ligaments, qui semble de meilleure qualité que pour le traitement orthopédique.
Il permet également au patient de conserver une autonomie relativement satisfaisante.
S’adresse à toutes les entorses bénignes. Il peut également être entrepris dans le cadre d’une entorse grave.
Le traitement chirurgical :
II peut s’agir de sutures ou de réparations ligamentaires visant à rétablir une continuité anatomique entre les deux fragments,
Pour les ligaments croisés, on le traite par une ligamentoplastie réalisée ou assistée par arthroscopie.
Il n’est indiqué que dans certains cas d’entorses graves du pivot central.
Les délais de reprise du sport varient entre 4 et 6 mois après.
La rééducation :
Elle est un élément essentiel de la réussite du traitement d’une entorse de genou. Elle a pour but de retrouver une mobilité normale de l’articulation, de prévenir ou de guérir une éventuelle amyotrophie.
Complications :
Complications immédiates :
Cutanées, directement en rapport avec le traumatisme.
Neurologiques, surtout par atteinte du nerf fîbulaire commun.
Vasculaires, au niveau du creux poplité dans les traumatismes très importants.
Complications précoces:
- Phlébite.
- Algodystrophie.
- Raideur du genou.
- Lésions méniscales et cartilagineuses traumatiques.
- Arthrite septique post-opératoire.
Complications tardives:
- Laxité chronique du genou.
- Lésions méniscales traumatiques par instabilité ou dégénératives.
- Lésions cartilagineuses.
- Arthrose du genou.