Atteintes auditives de l'oreille interne:Acouphènes
 L’oreille interne, ou labyrinthe, se situe en dedans de la cavité de l’oreille moyenne. C’est là que l’organe sensoriel complexe, connu sous le nom de labyrinthe membraneux, est enclos dans le labyrinthe osseux . Les compartiments consacrés à l’audition et à l’équilibration sont en continuité l’un avec l’autre et leurs minuscules canaux membraneux partagent endolymphe et périlymphe. Beaucoup d’atteintes de l’oreille interne affectent les deux portions mais, cliniquement, il y a souvent une prédominance des symptômes dus à l’une ou à l’autre. Par conséquent, notre exposé sera divisé en deux chapitres. Celui-ci traite des problèmes qui affectent au premier chef la partie auditive (c’est-à-dire la cochlée et le nerf acoustique).traitera des problèmes qui touchent essentiellement la partie vestibulaire (c’est-à-dire utricule, saccule, canaux semi-circulaires et nerf vestibulaire).
L’oreille interne, ou labyrinthe, se situe en dedans de la cavité de l’oreille moyenne. C’est là que l’organe sensoriel complexe, connu sous le nom de labyrinthe membraneux, est enclos dans le labyrinthe osseux . Les compartiments consacrés à l’audition et à l’équilibration sont en continuité l’un avec l’autre et leurs minuscules canaux membraneux partagent endolymphe et périlymphe. Beaucoup d’atteintes de l’oreille interne affectent les deux portions mais, cliniquement, il y a souvent une prédominance des symptômes dus à l’une ou à l’autre. Par conséquent, notre exposé sera divisé en deux chapitres. Celui-ci traite des problèmes qui affectent au premier chef la partie auditive (c’est-à-dire la cochlée et le nerf acoustique).traitera des problèmes qui touchent essentiellement la partie vestibulaire (c’est-à-dire utricule, saccule, canaux semi-circulaires et nerf vestibulaire).
Il faut ici, d’emblée, souligner quelques notions cliniques concernant l’oreille interne considérée comme « compartiment » isolé. Les problèmes d’oreille interne n’entraînent que peu de symptômes spécifiques. Hypoacousie de perception et acouphènes peuvent être générés par une atteinte cochléaire. Vertiges et troubles de l’équilibre peuvent résulter d’une maladie vestibulaire. Une sensation d’oreille pleine peut être provoquée par une hyperpression endolymphatique dans l’une ou l’autre des portions de l’oreille interne.
Il n’y a pas de fibres nerveuses sensibles à la douleur dans l’oreille interne excepté celles qui la traversent en venant des structures externes, via le nerf facial (septième nerf crânien). Aussi, lorsqu’un patient se présente avec comme symptôme prédominant une otalgie, un problème d’oreille interne n’est pas la cause la plus vraisemblable. Qui plus est, les problèmes d’oreille externe et moyenne n’entraînent en général pas de problème d’oreille interne. Par exemple, un épanchement d’oreille moyenne ou une infection aiguë ne devraient pas entraîner d’hypoacousie de perception ou de vertige sévère.
Cela dit, certaines exceptions existent. Des pathologies agressives de l’oreille moyenne et de la mastoïde (cholestéatome ou tumeur) peuvent envahir directement l’oreille interne par érosion osseuse. Ou encore une douleur d’« oreille interne » peut être perçue par le biais d’une irritation méningée, d’une compression du facial, les causes de cela pouvant inclure méningite ou abcès d’origine mastoïdienne ou de volumineuses tumeurs profondes telles que le neurinome de l’acoustique. Enfin, Y otite moyenne chronique suppurée peut entraîner une hypoacousie de perception insidieuse, au long des années, probablement par diffusion de toxines à travers la fenêtre ronde. ?
La portion pétreuse de l’os temporal qui contient le labyrinthe est aussi connue sous le nom de capsule otique.
Acouphènes
Le dictionnaire Webster définit l’acouphène comme une sonnerie ou un bourdonnement perçu dans l’oreille en l’absence de stimulus externe. D’une manière plus vague, cela veut dire tout bruit perçu dans l’oreille. Les acouphènes sont traités ici parce qu’ils sont ressentis le plus souvent en association avec les hypoacousies de perception. Cependant, en tant que symptômes, ils peuvent accompagner des perturbations de l’oreille externe, moyenne ou interne, et aussi des atteintes de l’articulation temporo- mandibulaire (ATM), ou des pathologies vasculaires ou métaboliques. Souvent, ils sont tout simplement idiopathiques et on ne peut les rattacher à aucune pathologie objective. Le mécanisme de leur production fait l’objet de beaucoup de travaux mais reste insaisissable. Des recherches approfondies se sont attachées, à travers un potentiel électrique mesurable dans la cochlée, le nerf auditif ou le cerveau, à localiser la source physique de l’acouphène. Jusqu’à présent, on n’en a tiré ni compréhension ni localisation du phénomène.
Cependant, il est bien connu que certains types d’acouphènes sont associés à certaines pathologies. Souvent, en présence d’un acouphène, une hypoacousie sous-jacente existe. Quand les patients se plaignent de bruit dans l’oreille, il faut leur demander de décrire de façon aussi exacte que possible ce qu’ils entendent. Les caractéristiques du son, sa durée, sa fréquence d’apparition, les circonstances déclenchantes, tout cela aide le clinicien à se faire une idée de la cause et du traitement envisageable.
Acouphènes objectifs
Les plus rares des acouphènes ; ils consistent en sons perçus dans l’oreille qu’à la fois l’examinateur et le patient peuvent entendre. Le clinicien peut les entendre en plaçant son oreille près de celle du patient ou en utilisant un stéthoscope sur ou près de l’oreille du patient. Leur cause habituelle est le myoclonus. Les acouphènes pulsatiles peuvent aussi occasionnellement être perçus objectivement.
Acouphène myoclonique
Les myoclonies du palais sont une atteinte très rare, caractérisée par une série de clics rythmés perçus par le patient dans son oreille, et qui peut survenir souvent ou de façon répétée. Cela est dû à des contractions involontaires des muscles du palais, dans le pharynx, qui transmettent son et variation de pression à l’oreille par l’intermédiaire de la trompe d’Eustache. Une autre forme, les myoclonies de l’oreille moyenne, est rapportée à des contractions similaires du muscle du marteau ou du muscle de l’étrier. Ces deux types de myoclonie peuvent être entendus objectivement par l’examinateur. Parfois, cette atteinte ne survient chez un individu qu’en de rares occasions, puis disparaît, comme les tics de la paupière. Plus souvent, il s’agit d’une atteinte inexorable qui apparaît à un âge moyen et avancé. On présume qu’il s’agit d’une atteinte du tronc cérébral et parfois une maladie sous-jacente a pu être mise en évidence, comme la sclérose en plaques. L’imagerie par résonance magnétique (IRM) centrée sur le tronc doit être envisagée. Malheureusement aucun protocole standard de traitement ne s’est avéré efficace pour les cas idiopathiques.
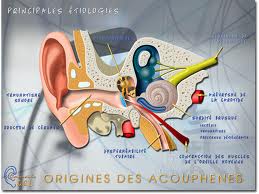 Acouphène pulsatile
Acouphène pulsatile
L’acouphène dû à une cause vasculaire peut parfois être perçu comme un acouphène objectif. Le patient se plaint souvent d’un « bruissement » ou d’un « battement » dans une ou les deux oreilles. Le son peut ne pas être audible par le patient en permanence. Certaines activités peuvent le faire apparaître, comme le fait d’être allongé sur le côté atteint ou celui de se livrer à un effort violent. Demander au patient si la cadence de son acouphène coïncide avec celle de son pouls peut aider à faire le diagnostic.
À l’examen, le fait de comprimer la bifurcation carotidienne peut souvent entraîner une atténuation du son si le patient le perçoit au moment de l’examen. Un examen au stéthoscope doit être fait pour vérifier s’il est audible objectivement : si c’est le cas, un bilan sérieux s’impose. L’otoscopie peut révéler une anomalie de l’oreille moyenne. Une tumeur vasculaire (comme une tumeur du glomus jugulaire) peut être découverte derrière le tympan. Parfois, c’est juste une otite séreuse ou une autre cause d’hypoacousie de transmission avec autophonie qui est responsable. On tend à entendre les bruits internes avec plus d’intensité dans ces pathologies.
Un bruit d’origine carotidienne transmis, ou celui d’une boucle vasculaire ou d’un anévrisme, peuvent en être la cause. Cela induit la question suivante : « Faut-il prescrire un scanner ou une IRM avec injection de contraste pour éliminer toutes les anomalies vasculaires potentiellement dangereuses ? » Certains soutiennent qu’il faut le faire pour tous les patients porteurs d’acouphènes pulsatiles. Cependant, j’aurais tendance ici à conseiller un peu de discernement clinique, en appuyant la décision sur la sévérité ou le caractère permanent de l’acouphène. Des pulsations inexorables et intenses exigent un tel bilan.
À l’opposé, l’immense majorité des patients affectés n’a ces symptômes que de façon intermittente et aucune lésion vasculaire décelable. La cause est souvent un vaisseau tortueux ou scléreux à proximité de l’oreille et beaucoup de cas s’amendent avec le temps. Une discussion des causes possibles avec le patient et une période d’observation peuvent éviter un bilan coûteux. L’aspirine à petites doses quotidiennes peut aider quand une atteinte vasculaire minime est suspectée. Un bilan des facteurs de risque vasculaire : hypertension, diabète, hypercholestérolémie et état cardiovasculaire, peut révéler une pathologie favorisante.
Acouphènes subjectifs
L’acouphène subjectif est inaudible pour l’examinateur. C’est lui qui prédomine de très loin et il inclut d’ailleurs la plupart des cas d’acouphènes pulsatiles. Le son perçu peut prendre des formes très variées mais, dans la plupart des cas, il s’agit de sons centrés sur les aigus et qui surviennent en conjonction avec une hypoacousie de perception sur les aigus.
Les trois principales causes d’acouphènes aigus non pulsatiles sont la presbyacousie, les hypoacousies dues au bruit et l’ototoxicité. Le patient décrit habituellement une sonnerie ou un sifflement et il est intéressant de noter que la fréquence dominante de ce son correspond souvent à la fréquence la plus atteinte en audiométrie. Ce type d’acouphène est habituellement continu, mais mieux perçu dans le silence. Malheureusement la presbyacousie et l’hypoacousie dues au bruit sont irréversibles et il n’y a pas grand-chose que l’on puisse faire pour y remédier. Bien sûr, les patients ayant une atteinte due au bruit doivent être encouragés à éviter de nouvelles expositions. Les agents ototoxiques doivent être évités ou interrompus. Nous en discuterons plus en détail à la fin de ce sous-chapitre.
L’acouphène peut aussi être perçu comme un murmure ou un bourdonnement centré sur les graves. La maladie de Ménière qui affecte les fréquences graves et moyennes entraîne habituellement un « grondement » ou un bruit de « conque marine ». Chez d’autres patients, des bruits d’insectes, de « courant à haute tension » et toutes sortes d’autres bruits peuvent être ressentis. Un de mes patients, il y a quelques années, entendait de façon répétée « Happy birthday, Nathan », mais cela doit être classé comme une hallucination.
Il faut insister sur le fait que l’audiogramme est un élément essentiel du bilan d’un acouphène si le patient est demandeur d’une bonne explication. Il montrera si une hypoacousie existe. Comme nous l’avons dit, un déficit apparaît souvent dans la zone de fréquence qui correspond approximativement à celle du son perçu par le patient. La cause peut alors parfois être identifiée même si un traitement efficace n’existe pas toujours. Des types et des schémas identifiables d’hypoacousie de perception sont décrits, chacun dans son sous-chapitre tout au long de ce chapitre. Certains patients souffrent d’acouphènes sans aucune hypoacousie décelable, et cela est, à l’évidence, plus difficile à expliquer.
Traitement
Lorsqu’une hypoacousie identifiable telle que la presbyacousie ou le traumatisme sonore est décelée sur l’audiogramme, le mécanisme peut être expliqué au patient. Il est parfois commode de lui dire que « les cellules ciliées abîmées font du bruit » quand une hypoacousie de perception existe, bien que ce ne soit pas tout à fait la vérité. Il est aussi utile pour rassurer le patient de pouvoir lui dire qu’il n’y a pas de pathologie évolutive inquiétante. Les facteurs psychologiques jouent probablement un grand rôle dans le vécu et la tolérance de l’acouphène.
En ce qui concerne le traitement médical, les antidépresseurs et les anxiolytiques peuvent servir. Un large éventail d’autres médications a été essayé, y compris les vasodilatateurs (notamment la niacine), les antihistaminiques, les anticonvulsivants et les inhibiteurs de la pompe à calcium, sans grand succès. La mélatonine a été citée récemment comme traitement efficace.
Un certain nombre de traitements non médicamenteux existe. L’usage d’un bruit de fond agréable telle que musique douce sur le radioréveil au moment de dormir peut être conseillé utilement. L’usage de prothèses auditives conventionnelles si l’hypoacousie les rend nécessaires améliore les symptômes. Des techniques de conditionnement pour s’adapter au bruit ont aussi été utilisées. La thérapie comportementale associée à l’utilisation de prothèses auditives ou de générateurs de bruit constitue un système de prise en charge : la TRT (tinnitus retraining therapy). Cela peut diminuer la conscience que le patient a de son acouphène et en améliorer la tolérance, bien qu’il soit toujours perceptible. Il existe des centres de diagnostic et de traitement dans différentes villes, ainsi que des associations telles que France Acouphènes el American Tinnitus Association, groupes de soutien et d’informations avec de nombreuses antennes locales. Ce symptôme est désespérant pour bon nombre d’individus et ceux qui en sont affligés doivent être traités avec compassion. 
Vidéo : Atteintes auditives de l’oreille interne:Acouphènes
Vidéo démonstrative pour tout savoir sur : Atteintes auditives de l’oreille interne:Acouphènes